Του Πέτρου Κολυάρδου,
Η Ιατρική, σαν επιστήμη, οφείλει την ύπαρξή της στη βελτίωση της ποιότητας και στην αύξηση του προσδόκιμου ζωής των ανθρώπων. Η εξέλιξη της καρδιοχειρουργικής εξυπηρέτησε τον διττό αυτόν στόχο με αδιαφιλονίκητο τρόπο, αφού η ιλιγγιώδης πορεία της οδήγησε, ήδη, από το 1967 στην πρώτη ορθοτοπική μεταμόσχευση καρδιάς. Η ορθοτοπική μεταμόσχευση καρδιάς κρίθηκε και κρίνεται κατάλληλη για ένα ευρύ φάσμα ασθενών, χωρίς, όμως, να καλύπτει το σύνολο αυτών των ανθρώπων που η κατάσταση της καρδιάς τους χρήζει αντικατάστασης. Λίγα χρόνια αργότερα, το 1974, η ιατρική κοινότητα πραγματοποίησε επιτυχώς την πρώτη ετεροτοπική μεταμόσχευση καρδιάς, επιβεβαιώνοντας πως η συνεχής τριβή των ερευνητών αναφορικά με την υποβοήθηση της καρδιακής κυκλοφορίας από ένα άλλο υγιές μυοκάρδιο, είχε σημαντικά αποτελέσματα.
ΟΡΘΟΤΟΠΙΚΗ ΜΕΤΑΜΟΣΧΕΥΣΗ ΚΑΡΔΙΑΣ
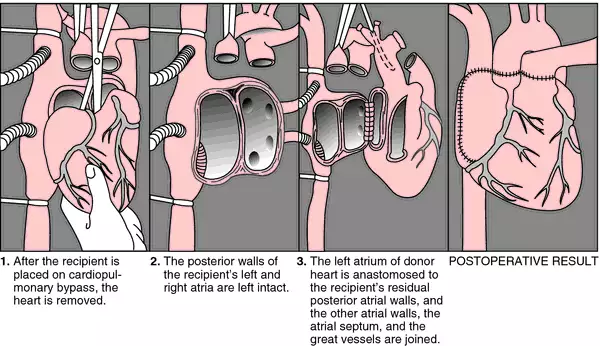
Η μεταμόσχευση είναι το τελευταίο μας όπλο σε βαρέως πάσχοντες από καρδιακή ανεπάρκεια. Η ορθοτοπική μεταμόσχευση καρδιάς είναι μία καλά καθιερωμένη και ευρέως χρησιμοποιούμενη μέθοδος, που προτείνεται σε ποσοστό που ξεπερνά το 95% των περιπτώσεων και περιλαμβάνει την ολική αφαίρεση της πάσχουσας καρδιάς του δέκτη και την εμφύτευση της νέας καρδιάς- μοσχεύματος στην ίδια ακριβώς θέση, δηλαδή, στο πρόσθιο κάτω μεσοθωράκιο. Κατά τη διάρκεια του χειρουργείου πραγματοποιείται καρδιοπνευμονικό bypass, όπως μπορεί να παρατηρηθεί και στην παρακάτω εικόνα. Η νέα καρδιά συνήθως συρράπτεται πάνω σε κάποιο υπόλειμμα της αυτόχθονης καρδιάς, ενώ η επέμβαση ολοκληρώνεται με τη συρραφή των αγγείων.
Για να κριθεί κάποιος κατάλληλος για μεταμόσχευση καρδιάς, θα πρέπει να μην ξεπερνά την ηλικία των 69 ετών, αλλά και να έχει διαγνωστεί με καρδιακή νόσο τελικού σταδίου, που χωρίς τη μεταμόσχευση η επιβίωσή του δεν θα ξεπερνά τον έναν χρόνο. Τέτοιες περιπτώσεις είναι η στεφανιαία νόσος, η καρδιομυοπάθεια και η συγγενής καρδιοπάθεια, οι βαλβιδοπάθειες, αλλά και άλλες συγγενείς καρδιακές ανωμαλίες. Παράλληλα, το άτομο θα πρέπει να μη φέρει κάποια ενεργή μόλυνση, να μην είναι χρήστης ουσιών ή αλκοολικός, αλλά και να μην παρουσιάζει ηπατική, νεφρική ή αναπνευστική ανεπάρκεια.
Σε κάθε περίπτωση ο κίνδυνος, ο οποίος ελλοχεύει σε τέτοιες χειρουργικές επεμβάσεις, είναι η απόρριψη του μοσχεύματος από τον δέκτη, η οποία μπορεί να είναι αποτέλεσμα υπεροξείας, κυττάρων ή μεσολάβησης αντισωμάτων. Οι μετεγχειρητικές επιπλοκές είναι πολλές και περιλαμβάνουν, μεταξύ άλλων, την πρόκληση νεφρικής βλάβης, ως αποτέλεσμα των ανοσοκατασταλτικών φαρμάκων, τα οποία δίνονται εφ’ όρου ζωής κατόπιν μεταμόσχευσης, την ανάπτυξη καρκίνου, αλλά και διαφόρων ειδών μολύνσεις.
ΕΤΕΡΟΤΟΠΙΚΗ ΜΕΤΑΜΟΣΧΕΥΣΗ ΚΑΡΔΙΑΣ
Η ετεροτοπική μεταμόσχευση καρδιάς (HHT) είναι μια χειρουργική επέμβαση που επιτρέπει στο μόσχευμα να συνδεθεί με την ήδη υπάρχουσα καρδιά με παράλληλο τρόπο. Το κύριο πλεονέκτημα της HHT είναι να βοηθά την εγγενή καρδιά του ασθενούς και να διατηρεί την κυκλοφορία σε περιπτώσεις σοβαρής οξείας απόρριψης. Η HHT έχει, επίσης, προταθεί για να αντιμετωπιστεί η πνευμονική υπέρταση, να αυξηθεί το μέγεθος της δεξαμενής του δότη, αλλά και να μειωθεί ο χρόνος αναμονής στο νοσοκομείο μετεγχειρητικά.
Ένα από τα βασικά και πρωταρχικά στάδια και των δύο μεθόδων είναι η στερνοτομή. Αν και η ετεροτοπική μεταμόσχευση έχει διεξαχθεί και μέσω θωρακοτομής της δεξιάς πλευράς, η μέση πλήρης στερνοτομή φαίνεται να αποτελεί τον βασικό τρόπο προσέγγισης. Μετά τη στερνοτομή, ακολουθεί η δημιουργία και η έκταση ενός πλευροπερικαρδιακού κρημνού (δηλαδή ιστού που αφαιρείται μερικώς από το σημείο που βρίσκεται και στρέφεται σε κάποια γειτονική περιοχή για να καλύψει το κενό). Αφού αυτός ο κρημνός περάσει πίσω από τον δεξιό πνεύμονα, δημιουργείται ένας ενιαίος δεξιός πλευροπερικαρδιακός χώρος, ο οποίος είναι έτοιμος να υποδεχτεί το νέο μόσχευμα.
Αποτελεί γεγονός ότι η επέμβαση μπορεί να πραγματοποιηθεί και με έναν διαφορετικό τρόπο, με σκοπό η αυτόχθονη καρδιά του δέκτη να μένει «μαρμαρωμένη» και να επιτελεί ρόλο αιματικής στεφανιαίας τροφοδότησης. Συνηθέστερα, η ετεροτοπική μεταμόσχευση καρδιάς προτιμάται, όταν η καρδιά του δέκτη είναι υγιής, αλλά αδύναμη να τροφοδοτήσει ολόκληρο τον οργανισμό με αίμα. Η τελική εικόνα από μία τέτοια μεταμόσχευση καρδιάς είναι δύο καρδιές που είναι συνδεδεμένες στις βαλβίδες και τους θαλάμους τους, σαν σιαμαία δίδυμα.
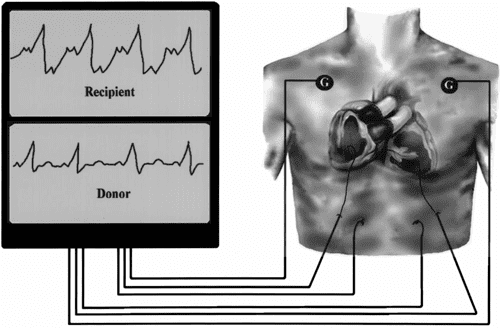
Το αποτέλεσμα είναι ότι η αυτόχθονη καρδιά του ανθρώπου, λόγω της υποβοήθησης από μία άλλη, δεν θα συνεχίσει τις συστολοδιαστολικές κινήσεις της με τον ίδιο ρυθμό και εύρος. Έτσι, οι δύο καρδιές, η αυτόχθονη και το μόσχευμα, δρουν συνεργατικά, τροφοδοτώντας όλους τους ιστούς του ανθρώπινου σώματος.
Αξίζει να αναφέρουμε ότι η ετεροτοπική μεταμόσχευση καρδιάς είναι μία επέμβαση που σιγά σιγά τείνει να αποτελέσει παρελθόν. Οι αρκετές μετεγχειρητικές επιπλοκές που εμφανίζει, οι οποίες έρχονται σε πλήρη αντιδιαστολή με τη σημαντική πρόοδο στη θεραπεία ανοσοκαταστολής, αλλά και στη μακροχρόνια μηχανική υποστήριξη του κυκλοφορικού, φαίνεται ότι θα καταστήσουν την ορθοτοπική μεταμόσχευση καρδιάς ως μοναδική λύση. Ωστόσο, νέα δεδομένα συλλέγονται καθημερινά στον χώρο της Ιατρικής και της έρευνας και, έτσι, δεν μοιάζει καθόλου απίθανο μία αναθεώρηση σε κάποια σημεία της ετεροτοπικής μεταμόσχευσης να την οδηγήσουν και πάλι στο επίκεντρο της παγκόσμιας ιατρικής κοινότητας.
ΕΝΔΕΙΚΤΙΚΕΣ ΠΗΓΕΣ
- Heart transplantation: where do we stand?, pubmed. Διαθέσιμο εδώ
- Heart Translpant Candidacy: Criteria & Requirements, umpc. Διαθέσιμο εδώ
- Heart Translpantation, pubmed. Διαθέσιμο εδώ
- Heart Transplant, Mayo Clinic. Διαθέσιμο εδώ