Του Κήρυκου Πλιάτσικα,
Στην εποχή του COVID-19 όλοι έχουμε έρθει αντιμέτωποι με τους όρους «μηχανική υποστήριξη της αναπνοής» και «διασωλήνωση», χωρίς, όμως, να γνωρίζουμε το πλήρες νόημα των λέξεων. Ως «μηχανική υποστήριξη της αναπνοής» αναφέρουμε τη χρήση μηχανικών μέσων για την ενίσχυση ή την ολική αντικατάσταση του αερισμού ενός ασθενούς. Αυτό μπορεί να γίνει είτε με αρνητική εξωτερική πίεση (έχει εγκαταλειφθεί αυτή η μέθοδος πλέον) είτε με θετική πίεση στους αεραγωγούς. Ανάλογα με το αν τοποθετείται τραχειοσωλήνας (διασωληνώνεται, δηλαδή, η τραχεία) ή όχι, ο μηχανικός αερισμός ονομάζεται επεμβατικός ή μη επεμβατικός, αντίστοιχα.
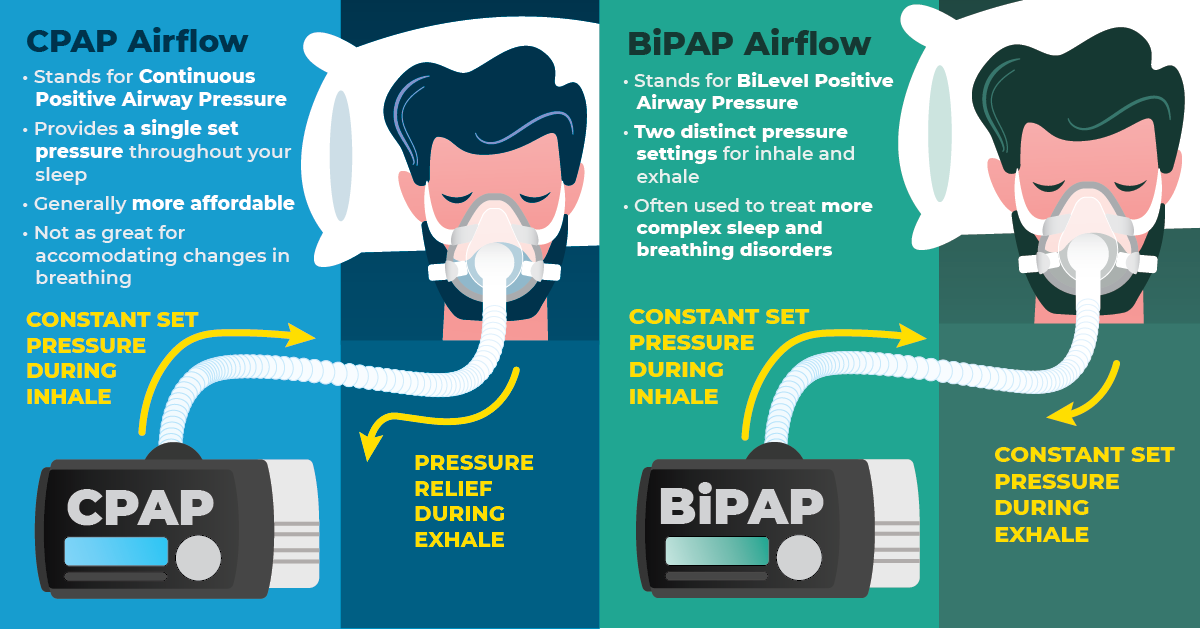
Δύο από τα βασικά μοντέλα μη επεμβατικού μηχανικού αερισμού είναι το CPAP και το BiPAP. Και στα δύο δεν χρησιμοποιείται τραχειοσωλήνας, αλλά μάσκες προσώπου, ρινικές ή στοματορινικές, ανάλογα με τις προτιμήσεις και τα ιδιαίτερα χαρακτηριστικά κάθε ασθενούς, ενώ, παράλληλα, απαιτείται εισπνευστική προσπάθεια και από τον ίδιο. Στο μοντέλο CPAP προσφέρεται στους αεραγωγούς του ασθενούς συνεχόμενη θετική πίεση (συνήθως μεταξύ 4 και 20 mmH2O) τόσο κατά την εισπνοή όσο και κατά την εκπνοή, διατηρώντας τους, έτσι, ανοιχτούς καθ’ όλη τη διάρκεια του αναπνευστικού κύκλου. Βασική ένδειξη για χρησιμοποίηση της συσκευής είναι η υπνική άπνοια και, συγκεκριμένα, ο υπνοανποϊκός δείκτης.
Στο σύστημα BiPAP η βασική διαφορά είναι ότι παρέχεται διαφορετική πίεση σε κάθε φάση της αναπνοής, συνήθως υψηλότερη στην εισπνοή και χαμηλότερη στην εκπνοή. Είναι μια καλή επιλογή για ασθενείς που χρειάζονται μεγαλύτερη υποβοήθηση σε σχέση με το CPAP, ενώ αυτή η διαφορά πίεσης προσομοιάζει περισσότερο τη φυσιολογική λειτουργία του αναπνευστικού συστήματος. Χρησιμοποιείται σε άτομα με κεντρική άπνοια ΧΑΠ, καθώς, επίσης, και σε συμφορητική καρδιακή ανεπάρκεια. Κύρια μειονεκτήματα των μηχανημάτων αυτών είναι οι διαρροές, καθώς και οι τραυματισμοί από τη χρήση της μάσκας.
Βασικές ενδείξεις για διασωλήνωση της τραχείας και χρήση επεμβατικού μηχανικού αερισμού είναι η αναπνευστική ανεπάρκεια (PaO2 < 60mmHg, PaCO2 > 45mmHg), η καταπληξία, η πτώση επιπέδου συνείδησης (GCS – κλίμακα γλασκώβης < 8) και η ανάγκη καταστολής. Τα κυριότερα μοντέλα είναι τα εξής: ελεγχόμενου όγκου (VC), ελεγχόμενης πίεσης (PC) και υποστηριζόμενης πίεσης (PS). Και στα τρία πρέπει να καθορίσουμε τη συγκέντρωση οξυγόνου στο αναπνεόμενο μίγμα (FiO2) και την τελοεκπνευστική θετική πίεση (PEEP), ενώ στα δύο πρώτα καθορίζουμε, επίσης, τον αριθμό των αναπνοών ανά λεπτό και τον λόγο εισπνοής προς εκπνοής.
Στο μοντέλο VC ο ασθενής δεν έχει καθόλου ίδια αναπνευστική προσπάθεια και ο αναπνευστήρας τού προσφέρει σταθερό όγκο ανά αναπνοή. Η ροή είναι και αυτή σταθερή, ενώ, αντίθετα, η πίεση στους αεραγωγούς εξαρτάται από τις μηχανικές ιδιότητες του αναπνευστικού (αντιστρόφως ανάλογη με την ενδοτικότητα και ανάλογη των αντιστάσεων). Προσοχή χρειάζεται στη μεγάλη αύξηση της πίεσης σε περίπτωση ανελαστικού πνεύμονα, κάτι που μπορεί να προκαλέσει βαρότραυμα. Αντίθετα, στο μοντέλο PC ο ασθενής βρίσκεται πάλι σε καταστολή και μυοχάλαση, αλλά αυτό που παραμένει σταθερό είναι η προσφερόμενη θετική πίεση. Η ροή είναι μέγιστη στην αρχή της εισπνοής και σταδιακά ελαττώνεται μέχρι να μηδενιστεί, όταν εξισωθεί η προσφερόμενη πίεση με αυτή των αεραγωγών. Ο όγκος ανά αναπνοή μεταβάλλεται και γι’ αυτό χρειάζεται έλεγχος, ώστε να αποτραπεί ο υποαερισμός.
Το μοντέλο PS χρησιμοποιείται, όταν ο ασθενής έχει αναπνευστική προσπάθεια, αλλά αυτή δεν επαρκεί για τη σωστή οξυγόνωσή του. Η εισπνοή ξεκινάει από τον ίδιο τον ασθενή, ο αναπνευστήρας το αντιλαμβάνεται είτε μέσω πτώσης της πίεσης είτε μέσω αύξησης της ροής και προσφέρει θετική πίεση στον ασθενή. Η οδηγός αυτή πίεση του αναπνευστήρα σταματά, όταν η ροή πέσει κάτω από ένα προκαθορισμένο επίπεδο και επιτρέπει στον ασθενή να εκπνεύσει παθητικά. Για τη διασφάλιση επαρκούς οξυγόνωσης καθορίζεται ένας ελάχιστος αναπνευστικός ρυθμός. Όταν το αναπνευστικό κέντρο δίνει εντολή για περισσότερες αναπνοές ανά λεπτό απ΄ ό,τι ο ελάχιστος ρυθμός, τότε αυτό καθορίζει τον ρυθμό, ενώ σε αντίθετη περίπτωση το κάνει ο αναπνευστήρας. Τέλος, πρέπει να επισημάνουμε ότι το μοντέλο αυτό προσομοιάζει καλύτερα τη φυσιολογική αναπνοή και χρησιμοποιείται για απογαλακτισμό από τον αναπνευστήρα.
ΕΝΔΕΙΚΤΙΚΕΣ ΠΗΓΕΣ
- Σ.Ζακινθυνός – Χ.Βρεττού, Θέματα Εντατικής Θεραπείας, Προπτυχιακό εγχειρίδιο, 2015
- CPAP vs. BiPAP Differences: How To Know if You Need a BiPAP Machine, The CPAP Team. Διαθέσιμο εδώ
- Mechanical Ventilation: State of the Art, Mayo Clinic. Διαθέσιμο εδώ
- Invasive Mechanical Ventilation, pubmed. Διαθέσιμο εδώ
- CPAP Machine: How It Works, Reasons, Uses, and Benefits for Sleep Apnea, cpap.com. Διαθέσιμο εδώ