Της Ταξιαρχίας Κοζπή,
Τα κύτταρα αποτελούν τον θεμέλιο λίθο όλων των έμβιων όντων ή αλλιώς τη βασική δομική και λειτουργική μονάδα που εκφράζει το φαινόμενο της ζωής. Είναι η μικρότερη δυνατή δομή στην οποία μπορούμε να αναγνωρίσουμε τα χαρακτηριστικά ζώντος οργανισμού. Ειδικότερα, το ανθρώπινο σώμα διαθέτει τρισεκατομμύρια κύτταρα. Στον πυρήνα κάθε κυττάρου, ο οποίος συνιστά το κατεξοχήν «κέντρο ελέγχου», περιέχεται το γενετικό υλικό, δηλαδή το DNA. Το DNA είναι κοινό για όλα τα κύτταρα του σώματος και ένα μέρος του κληροδοτείται από τους γονείς στους απογόνους μέσω εξειδικευμένων γεννητικών κυττάρων, των γαμετών: ωάριο και σπερματοζωάριο, για το θηλυκό και αρσενικό άτομο αντίστοιχα. Το μόριο του DNA «πακετάρεται» σε νηματοειδείς δομές, τα χρωμοσώματα.
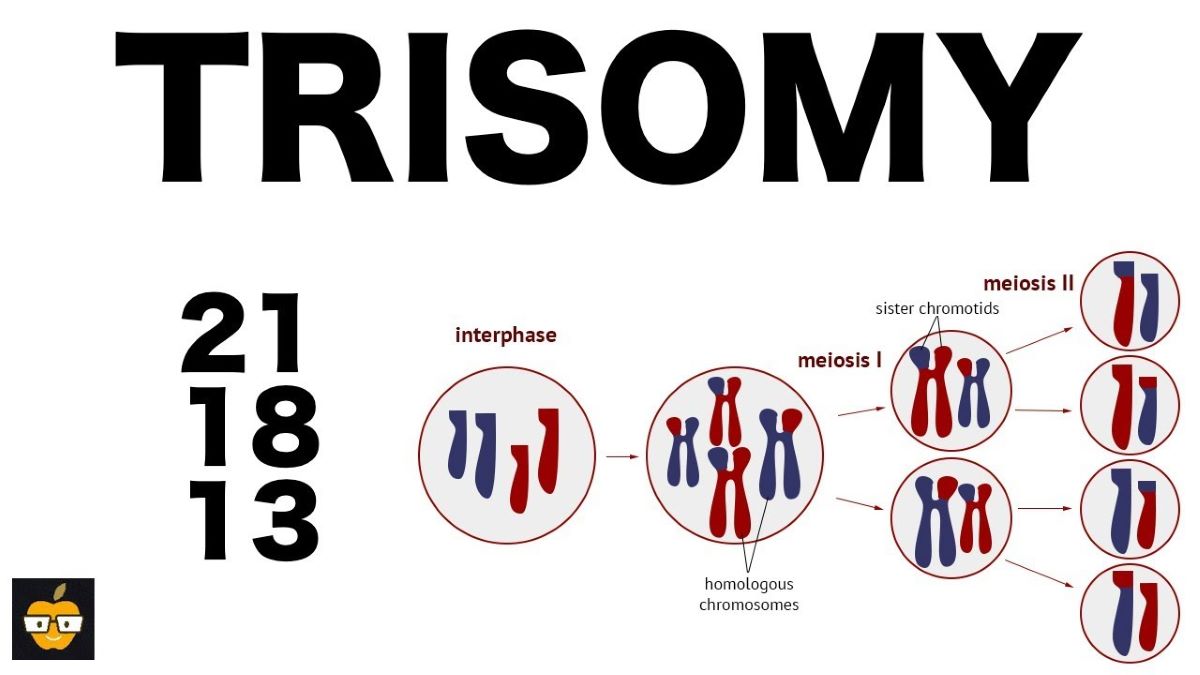
Κάθε οργανισμός είναι απαραίτητο να διαθέτει τη σωστή και ανάλογη για το είδος του ποσότητα χρωμοσωμικού υλικού, προκειμένου να λειτουργεί φυσιολογικά. Κάθε φυσιολογικό σωματικό κύτταρο του ανθρώπου περιέχει 23 ζεύγη χρωμοσωμάτων που δίνουν συνολικά 46 χρωμοσώματα ανά κύτταρο. Από τα 46 χρωμοσώματα, τα δύο είναι τα φυλετικά και σχετίζονται με το φύλο. Το φυσιολογικό αρσενικό άτομο έχει δύο φυλετικά χρωμοσώματα: Χ και Υ (ΧΥ), ενώ το φυσιολογικό θηλυκό άτομο έχει δύο φυλετικά χρωμοσώματα: Χ και Χ (ΧΧ). Τα υπόλοιπα 44 ονομάζονται αυτοσωμικά και αφού δεν σχετίζονται με το φύλο, είναι ταυτόσημα σε αρσενικά και θηλυκά άτομα. Μέσα σε έναν πληθυσμό, είναι δυνατό να δημιουργηθούν ποικίλες παρεκκλίσεις στον αριθμό, στη δομή, αλλά και στο σχήμα των χρωμοσωμάτων, με επακόλουθο αποτέλεσμα την εμφάνιση χρωμοσωμικών ανωμαλιών.
Οι χρωμοσωμικές ανωμαλίες αφορούν ανωμαλίες στον αριθμό ή και τη δομή των χρωμοσωμάτων. Μερικοί άνθρωποι γεννιούνται με ένα επιπλέον ή ένα λιγότερο χρωμόσωμα. Η πρώτη περίπτωση συνεπάγεται ότι το άτομο θα περιέχει τρία αντίγραφα ενός χρωμοσώματος αντί για δύο που έχει φυσιολογικά. Αυτή η κατάσταση είναι γνωστή ως τρισωμία. Οι πιο κοινές τρισωμίες είναι η τρισωμία 21 (σύνδρομο Down), η τρισωμία 18 (σύνδρομο Edwards) και η τρισωμία 13 (σύνδρομο Patau).
Οι χρωμοσωμικές ανωμαλίες μπορούν να διαγνωστούν κατά τον προγεννητικό έλεγχο, με επεμβατικό κυρίως τρόπο, όπως είναι η αμνιοπαρακέντηση και η λήψη χοριακών λαχνών, καθώς και με έλεγχο των χρωμοσωμάτων (καρυότυπος). Τα τελευταία χρόνια, η διάγνωσή τους γίνεται και με μεθόδους μη επεμβατικού ελέγχου, εξετάσεις για έλεγχο βιοχημικών δεικτών, όπως PAPP-A και β-hCG. Σε προγεννητικό έλεγχο μπορεί να προβεί κάθε έγκυος, ωστόσο σε περιπτώσεις που είτε υπάρχουν κάποιες ανησυχητικές ενδείξεις στις εξετάσεις της, είτε η μητέρα βρίσκεται σε προχωρημένη ηλικία ή το ζευγάρι έχει επιβαρυμένο οικογενειακό ιστορικό χρωμοσωμικών ανωμαλιών, όπως για παράδειγμα κάποιο άλλο παιδί με γενετική ανωμαλία, ο προγεννητικός έλεγχος καθίσταται απαραίτητος.
Τι είναι το σύνδρομο Edwards ή κοινώς η τρισωμία 18;
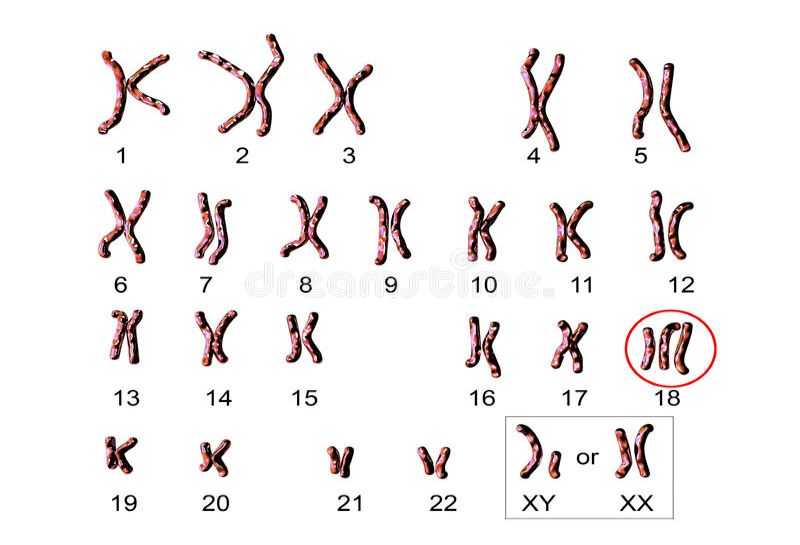
Αμιγώς γενετικά, το σύνδρομο Edwards προκαλείται από την τρισωμία 18, όπου ανευρίσκεται στα κύτταρα του εμβρύου ένα επιπλέον χρωμόσωμα 18 και κατά αυτόν τον τρόπο, δημιουργούνται τρεις εκδοχές του χρωμοσώματος αυτού αντί για δύο, που είναι το φυσιολογικό. Το περίσσιο χρωμόσωμα 18 εμφανίζεται συνήθως ολόκληρο, όμως, δεν αποκλείεται και η περίπτωση να υπάρχει μόνο ένα τμήμα του. Η τρισωμία δημιουργείται συνήθως κατά τον σχηματισμό των γαμετών.
Οι γαμέτες, ως απλοειδή κύτταρα, περιέχουν ένα αντίγραφο των χρωμοσωμάτων, καθένα από τα οποία συνεισφέρει στα 23 ζεύγη χρωμοσωμάτων που απαιτούνται για τον σχηματισμό ενός φυσιολογικού κυττάρου και κατ’ επέκταση, ενός φυσιολογικού ανθρώπου με καρυότυπο 46 χρωμοσωμάτων. Κατά αυτό τον τρόπο, ένα έμβρυο με σύνδρομο Edwards έχει λάβει, λόγω αριθμητικού λάθους κατά τον διαχωρισμό των χρωμοσωμάτων, ωάριο ή σπερματοζωάριο, από τη μητέρα ή τον πατέρα αντίστοιχα, με 24 χρωμοσώματα, έναντι των 23 που θα έπρεπε να λάβει κανονικά. Η γονιμοποίηση του μη φυσιολογικού γαμέτη με έναν φυσιολογικό οδηγεί στην τρισωμία. Σε σπάνιες περιπτώσεις, το επιπρόσθετο χρωμόσωμα 18 δεν περιλαμβάνεται σε όλα τα κύτταρα του οργανισμού, αλλά σε μεμονωμένα, με αποτέλεσμα το έμβρυο να έχει ελαφρώς ηπιότερα συμπτώματα και μεγαλύτερη πιθανότητα επιβίωσης μετά τη γέννηση.
Η τρισωμία αυτή είναι η δεύτερη σε συχνότητα τρισωμία στα ζώντα νεογνά, αμέσως μετά την 21, με ποσοστό 13% μεταξύ όλων των χρωμοσωμικών ανωμαλιών. Υπολογίζεται ότι προκύπτει σε 1 ανά 5.000-6.000 γεννήσεις ζώντων νεογνών. Ωστόσο, περίπου το 95% των εμβρύων πεθαίνει πριν από τη γέννηση, οπότε η συχνότητα εμφάνισής της είναι ίσως μεγαλύτερη. Μεταξύ θηλέων και αρρένων νεογνών, το σύνδρομο εμφανίζεται στα πρώτα με ποσοστό 80%. Παρά τη φυλετική προτίμηση που εμφανίζει το σύνδρομο, η εθνική καταγωγή φαίνεται να είναι ανεξάρτητη.
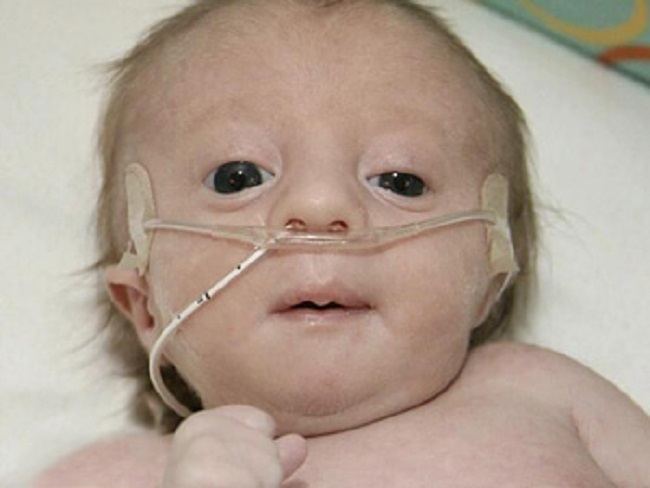
Η τρισωμία 18 δυστυχώς επηρεάζει σε μεγάλο βαθμό όλα τα οργανικά συστήματα του σώματος. Η συμπτωματολογία του συνδρόμου περιλαμβάνει:
- Δυσμορφίες σε κεφάλι και πρόσωπο: Μικροκεφαλία (μικρό κεφάλι σε σχέση με το σύνηθες ανθρώπινο μέγεθος), μικρά μάτια, μη φυσιολογική απόσταση μεταξύ των ματιών, άνω βλεφαρικές πτυχές, μικρή άνω γνάθος.
- Αλλοιωμένο νευρικό σύστημα: Βαριά νοητική καθυστέρηση, καθυστερημένη ανάπτυξη σε όλα τα άτομα που εμφανίζουν το σύνδρομο, υψηλός μυϊκός τόνος, σπασμοί, σωματικές δυσπλασίες, όπως εγκεφαλικές ατέλειες.
- Καρδιαγγειακά προβλήματα: Συγγενείς καρδιακές ατέλειες σε 90% των ατόμων, όπως ατέλειες βαλβίδας της καρδιάς και κοιλιακή διαφραγματική ατέλεια.
- Προβληματική σκελετική ανάπλαση: Ελαττωμένη μάζα σκελετικών μυών. Αναπτυξιακή καθυστέρηση αισθητά μεγάλου βαθμού, χέρια σε γροθιά με το 2ο και 5ο δάχτυλο πάνω στα υπόλοιπα και γενικότερες ατέλειες των άκρων.
Ενδείξεις πιστοποιούν και δυσπλασίες που εμφανίζονται τόσο στον πεπτικό όσο και στον ουρητικό σωλήνα των γεννητικών οργάνων. Ορισμένα άλλα χαρακτηριστικά του συνδρόμου είναι η πολυχρωμία στο δέρμα, τα προβλήματα στη σίτιση και την αναπνοή, αλλά και οι μαθησιακές δυσκολίες κατά την παιδική ηλικία, εφόσον το νεογνό καταφέρει να επιζήσει. Τα παιδιά αυτά παρουσιάζουν γενικά μια σοβαρή σωματική, ψυχοκινητική και διανοητική καθυστέρηση και μόνο το 10% επιζεί μετά τον πρώτο χρόνο ζωής, ενώ στην ηλικία των δέκα ετών φθάνει μόλις το 1%. Τα περισσότερα έμβρυα αποβάλλονται κατά τη διάρκεια της κύησης ή πεθαίνουν στον τοκετό, ενώ όσα νεογνά γεννηθούν έχουν μέσο προσδόκιμο ζωής 4 με 15 ημέρες.
Σύνδρομο Patau ή κοινώς τρισωμία 13
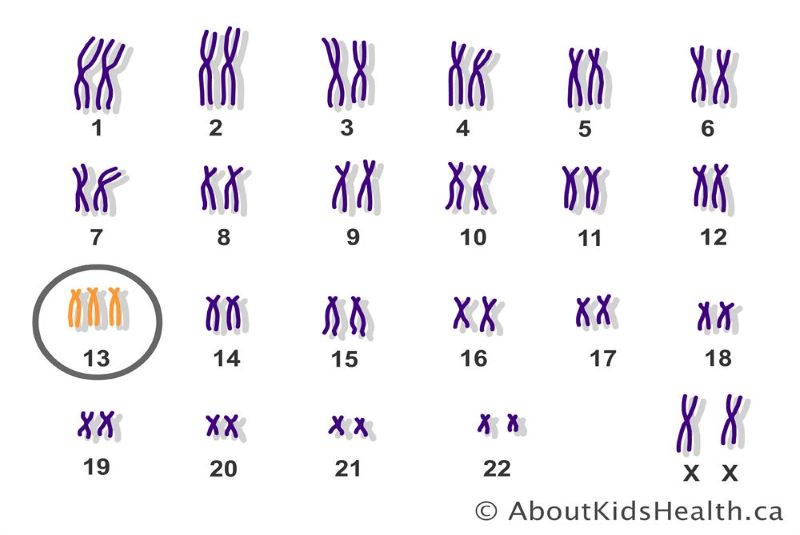
Το σύνδρομο Patau είναι αποτέλεσμα της ύπαρξης ενός επιπλέον χρωμοσώματος 13, δηλαδή της τρισωμίας 13. Πρόκειται για μία ακόμη χρωμοσωμική ανωμαλία. Τα περισσότερα βρέφη πεθαίνουν μέσα στις πρώτες ημέρες ή και εβδομάδες μετά τη γέννησή τους, ενώ όσα επιβιώνουν, ζουν για λίγες ημέρες ή μέχρι έναν μήνα, σε ποσοστό 80%. Μόλις το 5-10% των ανθρώπων αυτών επιζεί μέχρι το πρώτο έτος. Έχει αναφερθεί πως μόνο ένα άτομο έχει φθάσει σε ηλικία 33 ετών. Οι περισσότερες περιπτώσεις τρισωμίας 13 δεν είναι κληρονομήσιμες, αλλά συμβαίνουν λόγω τυχαίων λαθών κατά των σχηματισμό των γαμετών. Το σύνδρομο Patau έχει συχνότητα εμφάνισης 1 ανά 16.000 γεννήσεις και αποτελεί το τρίτο στην ιεραρχία των συχνότερα εμφανιζομένων συνδρόμων. Σε αντίθεση με την τρισωμία 18, το σύνδρομο Patau έχει την ίδια πιθανότητα εμφάνισης μεταξύ των αρρένων και θηλέων ατόμων, ανεξαρτήτως φυλής.
Η συμπτωματολογία της ασθένειας περιλαμβάνει βαριά νοητική καθυστέρηση και σοβαρές μαθησιακές δυσκολίες. Τα νεογνά και τα παιδιά με τρισωμία 13 συχνά παρουσιάζουν μικροφθαλμία, αυτιά σε χαμηλότερο σημείο από το φυσιολογικό, μικροκεφαλία, ολοπροσεγκεφαλία (φαινόμενο όπου δεν διαχωρίζεται ορθά ο προσεγκέφαλος, με επακόλουθες συνέπειες στη θέση των ματιών και της μύτης, η οποία είναι ατελώς ανεπτυγμένη), έλλειψη δέρματος από το κρανίο, ομφαλοκήλη, μικρογναθισμό και ανωμαλίες στο πτερύγιο του αυτιού. Τα έμβρυα με τρισωμία 13 γεννιούνται ελλιποβαρή, υποτονικά και με σκελετικές ανωμαλίες. Η τρισωμία 13, όπως και η 18, προκαλεί αναπνευστικά προβλήματα και καρδιακές ανεπάρκειες, ενώ ενδείξεις έχουν αποκαλύψει πως τα συγκεκριμένα έμβρυα εμφανίζουν ανωμαλίες και στον σχηματισμό των άκρων τους, καθώς και στη φυσιολογία των γεννητικών τους οργάνων.
Ολική θεραπεία ακόμα δεν υπάρχει, με την ιατρική φροντίδα να εστιάζει στη βελτίωση των συμπτωμάτων των εμβρύων και όχι στην επιμήκυνση του προσδόκιμου ζωής τους.
ΕΝΔΕΙΚΤΙΚΕΣ ΠΗΓΕΣ
- Patau’s Syndrome, NHS UK. Διαθέσιμο εδώ
- Edwards Syndrome (Trisomy 18), Cleveland Clinic. Διαθέσιμο εδώ
- Edwards Syndrome, pubmed.ncbi.nlm.nlh.gov. Διαθέσιμο εδώ
- Trisomy 13, MedlinePlus, National Library of Medicine. Διαθέσιμο εδώ