Της Ματίνας Κανάτα,
Το 1945 ο Rudolf Virchow, νέος γιατρός τότε, δημοσίευσε μια περίπτωση ασθενούς με πολύ μεγάλο αριθμό λευκών αιμοσφαιρίων στο αίμα και πυώδεις συλλογές στο σπλήνα. Για να περιγράψει λοιπόν αυτή την κλινική εικόνα χρησιμοποίησε τον όρο «leukaemia» από τις ελληνικές λέξεις λευκός και αίμα, χωρίς να γνωρίζει παραπάνω πράγματα για την ασθένεια που περιέγραφε.
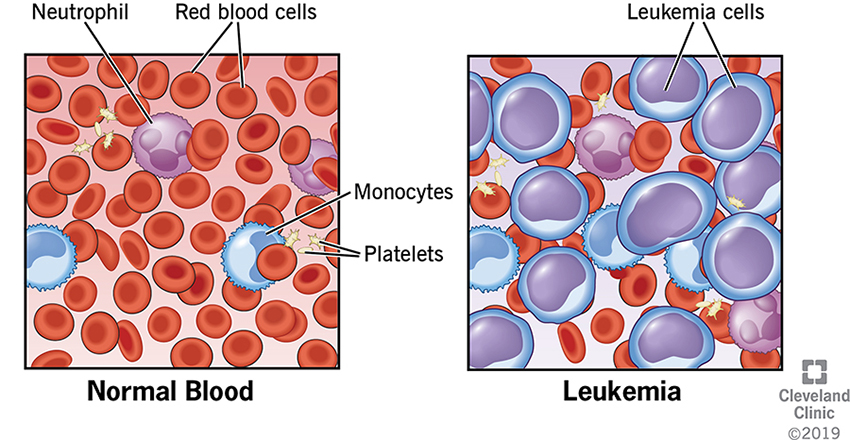
Η οξεία λευχαιμία είναι μια κακοήθεια των κυττάρων της λευκής σειράς. Αυτό πρακτικά σημαίνει ότι τα λευκά αιμοσφαίρια του οργανισμού αρχίζουν να πολλαπλασιάζονται αυτόνομα και ανεξέλεγκτα και συσσωρεύονται στον μυελό των οστών, που είναι και ο χώρος παραγωγής των κυττάρων του αίματος (ερυθρά αιμοσφαίρια, λευκά αιμοσφαίρια και αιμοπετάλια). Σαν φυσικό επακόλουθο αυτής της συσσώρευσης των παθολογικών ανώριμων λευκών αιμοσφαιρίων στον μυελό (βλάστες) η φυσιολογική αιμοποίηση παρεμποδίζεται. Τα λευχαιμικά αυτά κύτταρα επιπλέον «βγαίνουν» από τον μυελό και εγκαθίστανται σε διάφορα όργανα (σπλήνας, ήπαρ λεμφαδένες). Η οξεία λευχαιμία διακρίνεται σε δύο κατηγορίες: την Οξεία Λεμφοβλαστική Λευχαιμία (ΟΛΛ) και την Οξεία Μυελογενή Λευχαιμία (ΟΜΛ). Η πρώτη κατηγορία αφορά κυρίως τον παιδιατρικό πληθυσμό, ενώ η δεύτερη είναι πιο συχνή μετά την ενηλικίωση.
Η αιτιολογία είναι κατά βάση άγνωστη, αλλά έχουν ενοχοποιηθεί διάφοροι παράγοντες κινδύνου, όπως η έκθεση σε χημειοθεραπευτικούς παράγοντες (χημειοθεραπεία), η έκθεση στην ακτινοβολία και διάφορες χρωμοσωμικές ανωμαλίες μεταξύ των οποίων συγκαταλέγεται και το σύνδρομο Down.
Σημεία και Συμπτώματα
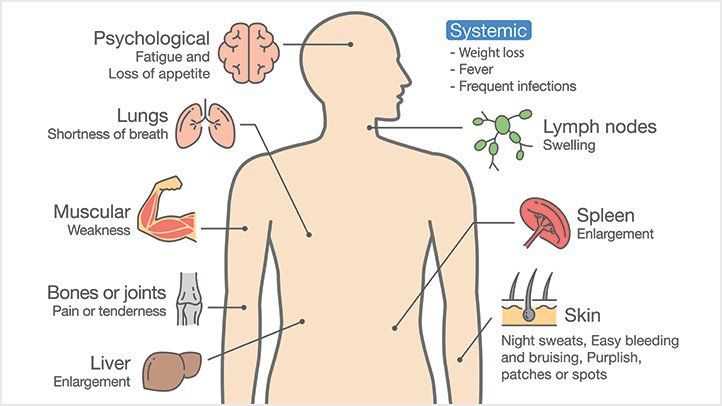
Οι περισσότεροι ασθενείς παραπονούνται για γενικά συμπτώματα διάρκειας ημερών ή 2-3 εβδομάδων. Η βάση της συμπτωματολογίας της ασθένειας είναι ουσιαστικά η αντικατάσταση των φυσιολογικών κυττάρων του αίματος από τα ανώριμα λευχαιμικά κύτταρα. Η έλλειψη των λευκών αιμοσφαιρίων οδηγεί σε ευπάθεια του οργανισμού σε λοιμώξεις και πυρετούς. Αυτό συμβαίνει γιατί τα λευκά αιμοσφαίρια είναι τα «κύτταρα-στρατιώτες» του σώματος που αντιμετωπίζουν τους διάφορους «εισβολείς». Η έλλειψη των ερυθρών αιμοσφαιρίων οδηγεί σε συμπτώματα αναιμίας, όπως ωχρότητα, καταβολή και εύκολη κόπωση, ενώ η έλλειψη των αιμοπεταλίων οδηγεί σε αιμορραγικές εκδηλώσεις στο δέρμα και στους βλεννογόνους, όπως για παράδειγμα συχνές ρινορραγίες, πετέχιες και εκχυμώσεις (μώλωπες) και αιμορραγίες από τα ούλα. Επιπλέον, οι ασθενείς μπορεί να εμφανίσουν πόνο στα οστά και τις αρθρώσεις, διόγκωση του σπλήνα (σπληνομεγαλία), διόγκωση του ήπατος (ηπατομεγαλία) και διόγκωση των λεμφαδένων (λεμφαδενοπάθεια). Πολλοί ασθενείς αναφέρουν και μη επιδιωκόμενη απώλεια βάρους, που είναι χαρακτηριστικό σημείο κακοήθειας. Σε μεταστάσεις στον εγκέφαλο και τον νωτιαίο μυελό εμφανίζονται διαταραχές της όρασης, πονοκέφαλοι, εμετοί και ζαλάδες. Μερικοί ασθενείς με Ο.Μ.Λ. εμφανίζουν και τα λεγόμενα χλωρώματα, που είναι συμπαγείς λευχαιμικές μάζες εκτός του μυελού των οστών, συνηθέστερα στο δέρμα. Η εξέλιξη των συμπτωμάτων είναι γενικά ταχεία. Είναι σημαντικό να τονιστεί ότι κάποιοι ασθενείς είναι ασυμπτωματικοί και η διάγνωση γίνεται τυχαία σε μία αιματολογική εξέταση ρουτίνας.
Διάγνωση

Τα συμπτώματα της λευχαιμίας είναι κατά βάση μη ειδικά. Η υποψία τίθεται συνήθως από μία μη φυσιολογική γενική αίματος, που είναι η γνωστή απλή εξέταση που μετρά το είδος και τον αριθμό των κυττάρων στο αίμα. Ακολουθεί η εξέταση στο μικροσκόπιο των κυττάρων του αίματος (μελέτη επιχρίσματος περιφερικού αίματος). Η οριστική διάγνωση θα τεθεί σε κάθε περίπτωση με τη βοήθεια του μυελογράμματος και της βιοψίας του μυελού των οστών (οστεομυελική βιοψία). Κατά την εξέταση αυτή, αναρροφάται με ειδική βελόνα και εξετάζεται υλικό από τον μυελό των οστών. Η παρακέντηση γίνεται με τοπική αναισθησία είτε στο πίσω μέρος της λεκάνης είτε στο στέρνο. Συμπληρωματικά διαγνωστικά εργαλεία αποτελούν η κυτταρογενετική ανάλυση για τον έλεγχο τυχόν χρωμοσωμικών διαταραχών και η κυτταρομετρία ροής, μία εξέταση που βοηθά στον καθορισμό των υποτύπων των λευχαιμιών. Ο έλεγχος του βαθμού της επέκτασης της νόσου και η ανεύρεση τυχόν μεταστάσεων γίνεται με απεικονιστικές εξετάσεις, όπως το υπερηχογράφημα, η αξονική/μαγνητική τομογραφία, το PET Scan, και με την οσφυονωτιαία παρακέντηση, μια εξέταση όπου συλλέγεται εγκεφαλονωτιαίο υγρό και μελετάται για τυχόν λευχαιμικά κύτταρα.
Θεραπεία-Νεότερα Δεδομένα
Τα τελευταία χρόνια, η πρόοδος στη θεραπευτική αντιμετώπιση της οξείας λευχαιμίας ήταν εκρηκτική. Καινοτόμα φάρμακα έχουν λάβει έγκριση ενώ πολλές κλινικές δοκιμές νέων φαρμάκων με ενθαρρυντικά αποτελέσματα βρίσκονται σε εξέλιξη. Πρόκειται αδιαμφισβήτητα για μία σοβαρή νόσο, όμως πλέον δυνητικά ιάσιμη. Το 2008, η Ο.Μ.Λ. έγινε η πρώτη ασθένεια της οποίας το καρκινικό γονιδίωμα έχει χαρτογραφηθεί πλήρως. Λόγω ταχείας εξέλιξής της, η έγκαιρη διάγνωση και θεραπεία είναι επιβεβλημένη. Οι ασθενείς θα πρέπει αμέσως να παραπέμπονται σε εξειδικευμένα αιματολογικά τμήματα. Θεραπεία εκλογής είναι προς το παρόν η χημειοθεραπεία. Η αρχική θεραπεία (θεραπεία εφόδου) έχει ως σκοπό την επίτευξη της πλήρους ύφεσης της νόσου και την αποκατάσταση της φυσιολογικής αιμοποίησης. Εφόσον επιτευχθεί η πλήρης ύφεση, ακολουθεί η λεγόμενη θεραπεία ενίσχυσης, που περιλαμβάνει συνήθως χημειοθεραπεία μόνη ή σε συνδυασμό με Μεταμόσχευση Αιμοποιητικών Κυττάρων (ΜΑΚ). Στόχος της θεραπείας ενίσχυσης είναι η εκρίζωση της νόσου και η επίτευξη ύφεσης για μακρό χρονικό διάστημα.
Η θεραπεία εφόδου της Οξείας Μυελογενούς Λευχαιμίας περιλαμβάνει τον συνδυασμό δύο φαρμάκων, της κυτοσίνης-αραβινοσίδης και της ανθρακυκλίνης. Με τον συνδυασμό αυτό επιτυγχάνεται πλήρης ύφεση της νόσου σε ποσοστό 70-80%. Η θεραπεία της Οξείας Λεμφοβλαστικής Λευχαιμίας βασίζεται στις ίδιες αρχές, ωστόσο περιλαμβάνει και προφυλακτική θεραπεία για το Κεντρικό Νευρικό Σύστημα, λόγω των πιο συχνών μεταστάσεων, κάποια επιπλέον φάρμακα και θεραπεία συντήρησης για δύο έτη.
Πρόγνωση
Η ηλικία αποτελεί τον σημαντικότερο προγνωστικό παράγοντα για την εξέλιξη της νόσου και την επιβίωση. Η αύξηση της ηλικίας συνδέεται με χειρότερη πρόγνωση. Άλλοι προγνωστικοί παράγοντες είναι το γενετικό προφίλ του ασθενούς και φυσικά η ανταπόκριση στην αρχική θεραπεία.
ΠΗΓΕΣ
- Ταξινόμηση https://www.sciencedirect.com/science/article/abs/pii/S0740257003000315
- Νεότερα Δεδομένα για τη Λευχαιμία: https://www.hygeia.gr/neotera-dedomena-gia-ti-leychaimia/
- Λευχαιμία: Τι είναι και ποιοι κινδυνεύουν: https://medlabgr.blogspot.com/
- Ελληνική Αντικαρκινική εταιρεία: https://cancerhellas.org/encyclopedia/
- Advances in Targeted Therapy for Acute Myeloid Leukaemia
- Leukemia
- Acute myeloid leukaemia in adults




